HPV se zelo pogosto praktično ne manifestira na noben način. Glavni simptomi humanega papiloma virusa so seveda bradavice, ki se lahko pojavijo na najbolj nepričakovanih mestih: na genitalijah, dlaneh, rokah, vratu in drugih delih telesa. Več o skritih manifestacijah tega virusa in metodah njegovega zdravljenja preberite v naslednjem članku.
Kaj je humani papiloma virus
Humani papiloma virus (HPV) je skupno ime za več kot 70 različnih virusov, ki lahko povzročijo bolezni različnih človeških organov: nekateri virusi HPV povzročajo kožne bolezni, drugi povzročajo bradavice na spolovilih (genitalne bradavice) in druge bolezni spolnih organov. Vsak od virusov skupine HPV ima svojo zaporedno številko in se od drugih virusov razlikuje po edinstveni sestavi DNK.
Trenutno je dokazana vloga nekaterih vrst človeških papiloma virusov pri razvoju malignih tumorjev različnih organov: na primer raka materničnega vratu, raka penisa, raka grla itd. Različne vrste človeških papiloma virusov so razdeljene v skupine, odvisno od njihove sposobnosti povzročanja malignih novotvorb. Tako je običajno razlikovati med virusi z visoko, srednjo in nizko onkogenostjo (onkogenost je sposobnost virusa, da povzroči raka). Virusi z visoko onkogenostjo vključujejo HPV 16 in 18, tk. pogosteje jih najdemo pri raku materničnega vratu.
Kako HPV vstopi v telo
Najpogostejši način prenosa humanega papiloma virusa (HPV) je spolni stik, zato to okužbo uvrščamo v skupino spolno prenosljivih bolezni (SPO). Poleg tega je možna okužba s humanim papiloma virusom (HPV) v stiku poškodovane kože ali sluznice z izločki bolne osebe (na primer spodnje perilo, brisače itd. ) Prenos humanega papiloma virusa z matere na otroka med porodom je možen. .
Pregled
Humani papiloma virus (HPV) je najpogostejša virusna okužba genitalnega trakta. Večina spolno aktivnih žensk in moških se okuži na neki točki svojega življenja, nekateri pa se lahko ponovno okužijo.
Najvišje obdobje okužbe pri ženskah in moških se začne takoj po tem, ko postanejo spolno aktivni. HPV se prenaša spolno, vendar penetracijski spolni odnos ni potreben za prenos virusa. Stik s kožo na genitalije je dobro uveljavljena pot prenosa.
Številne vrste HPV ne povzročajo težav. Okužbe s HPV običajno izzvenijo same od sebe brez kakršnega koli posredovanja v nekaj mesecih po okužbi, približno 90 % pa izzveni v 2 letih. Majhen delež okužb z določenimi tipi HPV lahko vztraja in se razvije v raka.
Rak materničnega vratu je daleč najpogostejša bolezen, povezana s HPV. Skoraj vsi primeri raka materničnega vratu so lahko posledica okužbe s HPV.
Kljub omejenim podatkom o anogenitalnih oblikah raka, razen raka materničnega vratu, vedno več dokazov povezuje HPV z rakom anusa, vulve, vagine in penisa. Čeprav so ti raki manj pogosti kot rak materničnega vratu, jih je zaradi njihove povezanosti s HPV možno preprečiti z uporabo enakih primarnih preventivnih strategij kot raka materničnega vratu.
Tipi HPV, ki ne povzročajo raka (zlasti tipa 6 in 11), lahko povzročijo genitalne bradavice in respiratorno papilomatozo (bolezen, pri kateri tumorji rastejo v dihalnih poteh, ki vodijo od nosu in ust do pljuč). In čeprav ta stanja zelo redko vodijo v smrt, lahko pogosto povzročijo bolezen. Genitalne bradavice so zelo razširjene in zelo nalezljive.
Kako se HPV prenaša in manifestira
V sodobni medicini je identificiranih več kot 150 vrst virusa. Odvisno od vrste vpliva na delo vseh organov in sistemov človeškega telesa. Na primer, okuženi ljudje opazijo različne neoplazme na koži in sluznicah v obliki genitalnih bradavic in bradavicam podobnih izrastkov.
Glavna pot prenosa je fizični stik z nosilcem, vključno s spolnim odnosom brez kondoma. Toda okužba z gospodinjskimi sredstvi je precej pogosta. Običajno se okužba po vstopu v telo ne manifestira na noben način, zato ljudje sploh ne vedo, da so nosilci.
Kako se manifestira okužba s papilomavirusom?
Najpogostejše manifestacije okužbe s humanim papiloma virusom so:
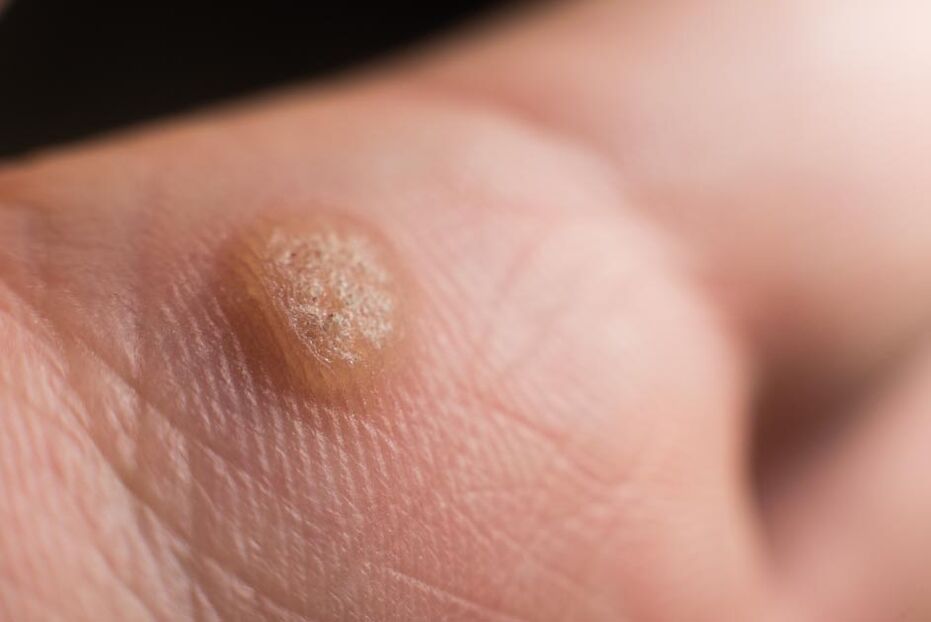
- Koničaste bradavice. Razvoj genitalnih bradavic in papilomov pogosteje povzroča HPV nizkega onkogenega tveganja. Kondilomi so enojni in žariščni, običajno se pojavijo na mestih, ki so poškodovana med spolnim odnosom. Velikost elementov je od 1 milimetra do nekaj centimetrov, po obliki spominjajo na "petelinji glavnik" ali "cvetačo" in se nahajajo na ozki podlagi (nogi). Najpogosteje se pri ženskah med umivanjem pojavijo bradavice na dotik, ki se čutijo kot neravnina. Pri velikem številu ali velikosti genitalnih bradavic se lahko poškodujejo in krvavijo, ovirajo normalno spolno življenje in porod, povzročajo psihološko nelagodje. Srbenje redko spremlja manifestacije okužbe s človeškim papiloma virusom.
- Papilomi (bradavice). Za razliko od papiloma tumorske narave se virusni papilomi pojavljajo, izginejo in ponovno pojavijo, ker je njihova resnost odvisna od trenutnega stanja obrambe telesa. Virusni papilomi se po barvi ne razlikujejo od normalne kože in lahko rastejo kjer koli.
- Ravni kondilomi materničnega vratu. Ploščati kondilomi so manifestacija kronične, dolgotrajne virusne okužbe, ki je povzročila spremembe v celicah epitelija materničnega vratu. Lahko se kombinira z genitalnimi bradavicami na zunanjih spolovilih. Spremembe na materničnem vratu, značilne za HPV, vedno opozorijo zdravnika, saj imajo ženske, ki imajo ta virus dlje časa, kar 65-krat večjo možnost, da zbolijo za rakom materničnega vratu kot tiste, ki ga nimajo. Vendar prisotnost visokorizičnega virusa v telesu ne pomeni, da bo ženska zagotovo zbolela za rakom. Za degeneracijo celic v maligne so potrebni dodatni dejavniki. Dejstvo odkrivanja visokorizičnih tipov virusa daje bolniku pomembno prednost v boju proti bolezni; tukaj je najprimernejša formula »opozorjen je oborožen«. Tako je povprečna starost žensk s prvimi znaki maligne preobrazbe na materničnem vratu 30 let, povprečna starost bolnic z rakom materničnega vratu pa 50 let.
Znaki HPV pri ženskah
Pri ženskah lahko okužba s človeškim papiloma virusom povzroči nastanek genitalnih bradavic - genitalnih bradavic, ki jih v mnogih primerih odkrijejo le med ginekološkim pregledom.
Rastejo približno tri mesece po okužbi. Najpogosteje se oblikujejo na malih sramnih ustnicah, v nožnici, na materničnem vratu, cervikalnem kanalu, na koži okoli anusa.
Navzven so majhne formacije, ki se nahajajo na široki "nogi" in imajo neravne robove. Hkrati tipi HPV, ki povzročajo genitalne bradavice, niso tisti, ki povzročajo raka.
Simptomi bolezni pri ženskah vključujejo tudi cervikalno intraepitelno neoplazijo - predrakavo stanje maternične sluznice, ki izzove kršitev zorenja celic. Trenutno zdravniki poznajo tri stopnje te bolezni, od katerih dve nista posebej nevarni, tretja pa je prva stopnja raka materničnega vratu. Podobne simptome povzročajo virusi tipa 16 in 18. Poleg tega raka povzročajo 31, 33, 35 in 39 vrst.
Simptomi HPV pri ženskah in moških lahko vključujejo prisotnost majhnih izrastkov ne samo na genitalijah, ampak tudi na drugih mestih - pod mlečnimi žlezami, v pazduhi, na vratu in na vekah.
Za moške je bolezen manj nevarna kot za ženske. In če nekatere rakotvorne vrste virusa, ki povzročajo razvoj izrastkov na koži pri moških, redko povzročajo tumorje pri močnejšem spolu, potem ženska, ki jih je okužila od moškega, tvega razvoj raka materničnega vratu.
Potek nosečnosti
Med nosečnostjo se vidne bradavice pogosto ponavljajo, se močno povečajo, postanejo ohlapne, velike tvorbe lahko povzročajo težave pri porodu. Obstajajo dokazi, da lahko primarna okužba s HPV med nosečnostjo vodi do grožnje prekinitve, vendar je sporno vprašanje, ali takšna okužba povzroča malformacije pri plodu.
Pogostost prenosa HPV z matere na plod se po mnenju različnih raziskovalcev zelo razlikuje - od 4 do 80%. Kako se virus prenaša, še vedno ni natančno znano. Najverjetneje skozi kanal materničnega vratu in plodove ovojnice ascendentno ali kontaktno, ko gre otrok skozi materin porodni kanal.
Nedavno so razvoj papilomatoze grla, sapnika in bronhijev ter anogenitalnih bradavic pri dojenčkih povezovali z okužbo s HPV med porodom. Bolezen je precej redka, poleg tega so opisani primeri te bolezni pri otrocih, rojenih s carskim rezom, zato prisotnost HPV in njegovih manifestacij pri nosečnici ni indikacija za carski rez.
Indikacija za operacijo je lahko le prisotnost velikanskega kondiloma, ki otežuje porod skozi naravni porodni kanal. Toda takšni kondilomi se pojavijo le pri ženskah s hudo imunsko pomanjkljivostjo, kot je AIDS.
Po porodu HPV, odkrit med nosečnostjo, najpogosteje ni odkrit, klinične manifestacije v obliki masivnih izrastkov pa se znatno zmanjšajo ali izginejo. Treba je opozoriti, da HPV, prvič odkrit med nosečnostjo, praviloma ni odkrit po porodu.
Dejavniki tveganja za raka materničnega vratu
- prvi spolni odnos v zgodnji starosti;
- več spolnih partnerjev;
- uporaba tobaka;
- imunosupresija (pri osebah, okuženih s HIV, je na primer povečano tveganje za okužbo s HPV in so okuženi s širšim naborom tipov HPV).
Diagnostika
Glavna metoda za diagnosticiranje PVI je rutinski klinični pregled. Za potrditev te diagnoze se uporablja kolposkopija (pregled sluznice materničnega vratu in nožnice s posebno povečevalno napravo) in citološki pregled (za to se vzame strganje iz cervikalnega kanala in s površine materničnega vratu).
Citološka preiskava ne razkrije samega virusa, temveč spremembe v celicah epitelija materničnega vratu, ki so značilne za to okužbo. Histološki pregled pomaga razjasniti citološko diagnozo: v tem primeru se ne vzame strganje površinskih celic, kot pri citologiji, temveč kos tkiva, pri čemer se preučuje ne le struktura celic, temveč tudi pravilna razporeditev celic. njihove plasti. Med nosečnostjo se biopsija običajno ne izvaja.
Za določitev tipov virusa in njihovega onkogenega tveganja se uporablja verižna reakcija s polimerazo (PCR), ki določa fragmente DNA povzročitelja. Omogoča vam natančno določitev prisotnosti virusa HPV v materničnem vratu. To je pomembno za prognozo razvoja bolezni materničnega vratu.
Zdravljenje HPV
Ker je trenutno nemogoče doseči popolno ozdravitev okužbe s človeškim papiloma virusom (skupaj s tem pogosto opazimo spontano, spontano okrevanje), se zdravijo manifestacije HPV in ne prisotnost virusa v telesu. Hkrati je učinkovitost različnih metod zdravljenja 50-70%, v četrtini primerov pa se bolezen ponovno pojavi že nekaj mesecev po koncu zdravljenja.
Glede na možnost, da genitalne bradavice izginejo sami, je včasih priporočljivo, da ne izvajate nobenega zdravljenja. Vprašanje ustreznosti zdravljenja za vsako nosečnico se odloča individualno.
V tem primeru se je treba izogibati dejavnikom, ki zmanjšujejo imunost (hipotermija, hud čustveni stres, kronično prekomerno delo, beriberi). Obstajajo študije, ki kažejo preventivni učinek retinoidov (betakaroten in vitamin A), vitamina C in mikrohranil, kot je folat, na okužbe s HPV.
Najpogosteje uporabljeni načini zdravljenja genitalnih bradavic so:
Destruktivne metode
Destruktivne metode so lokalno zdravljenje, namenjeno odstranjevanju genitalnih bradavic. Obstajajo fizične (kriodestrukcija, laserska terapija, diatermokoagulacija, elektrokirurška ekscizija) in kemične (trikloroocetna kislina) destruktivne metode ter kirurško odstranjevanje genitalnih bradavic.
Pri nosečnicah lahko uporabimo fizikalne destruktivne metode in pripravke trikloroocetne kisline. Zdravljenje z destruktivnimi metodami je zaželeno izvajati le v zgodnjih fazah nosečnosti, s posebno previdnostjo. Ob tem je treba upoštevati tveganje možnih stranskih učinkov med zdravljenjem (krvavitev in sekundarna okužba zaradi spremenjenega krvnega obtoka, toksični zapleti) ter možnost ponovnega pojava genitalnih bradavic po njihovi odstranitvi.
Citotoksična zdravila
Citotoksična zdravila so med nosečnostjo STROGO KONTRAINDICIRANA. Pri ženskah v rodni dobi se med zdravljenjem priporoča zanesljiva kontracepcija ali opustitev spolne aktivnosti.
Imunološke metode
Za zdravljenje okužbe s HPV se najpogosteje uporabljajo interferoni. So družina beljakovin, ki jih proizvajajo celice imunskega sistema kot odziv na virusno stimulacijo. Pripravki imunoglobulina se uporabljajo v povezavi z lokalno uporabo zdravil. Ta zdravila se aktivno uporabljajo v pozni nosečnosti. Vendar pa v 60% primerov tudi dolgotrajno zdravljenje z interferonom ne povzroči kliničnega izboljšanja in ne prepreči okužbe ploda s HPV.
Posebna protivirusna zdravila
specifična protivirusna zdravila. Ta zdravila se ne uporabljajo pri nosečnicah z okužbo s papiloma virusom zaradi nezadostno raziskanih učinkov na plod. Mimogrede, znano protivirusno zdravilo ne vpliva na HPV.
Povzetek
- Srbenje lahko povzroči PVI, vendar je za potrditev tega vzroka treba izključiti vse druge možne vzroke srbenja, ki se prenašajo s stikom. To ni spolno prenosljiva bolezen in okužba morda ne izvira nujno od spolnega partnerja in sploh ne nujno iz spolnega življenja. Kondom, nedolžnost, reden spolni partner, abstinenca - ne pomenijo nezmožnosti okužbe s PVI.
- HPV je zelo razširjen, njegovo odkrivanje v telesu je bolj vzorec kot nenavadnost.
- PVI se diagnosticira "na oko", glede na klinične manifestacije in ne s PCR.
- Če se odkrije PVI, je potrebna kolposkopija, po potrebi biopsija in zdravljenje. Če se lahko odrečete OK zunanjih spolnih organov in ne zdravite, potem je treba maternični vrat nujno pregledati in zdraviti. PVI je najpogostejši vzrok raka materničnega vratu.
- Če se odkrije HPV, je potreben pregled partnerja, saj je rak penisa enaka posledica PVI kot rak materničnega vratu. Tudi pregled je očesni, ne PCR.
- Manifestacije PVI - OK ali ploščati kondilom - in ne prisotnost virusa v telesu so predmet zdravljenja.
- Prvi korak zdravljenja je konzervativen. Osnova terapije so protivirusna zdravila, vklj. - lokalno. Imunomodulatorji so pomožna in neobvezna sestavina zdravljenja.
- Srbenje lahko povzroči PVI, vendar je treba za potrditev tega vzroka izključiti vse druge možne vzroke za srbenje.
- PVI se ponovi z zmanjšanjem imunosti. To ne pomeni neučinkovitosti prejšnjega zdravljenja. Nobeno zdravljenje ne more popolnoma odstraniti virusa iz telesa in ne zagotavlja popolne odstranitve OK.
- PVI se lahko med porodom prenese z matere na otroka, kar povzroči papilomatozo grla. To je zlahka ozdravljivo. Kondilomatoza ni indikacija za carski rez.
Človeški papiloma virus (HPV) je lahko leta in leta prisoten v ženskem telesu in se nikakor ne manifestira, hkrati pa nenehno ogroža tveganje za nastanek rakavih in predrakavih bolezni svoje "gospodarice".




















