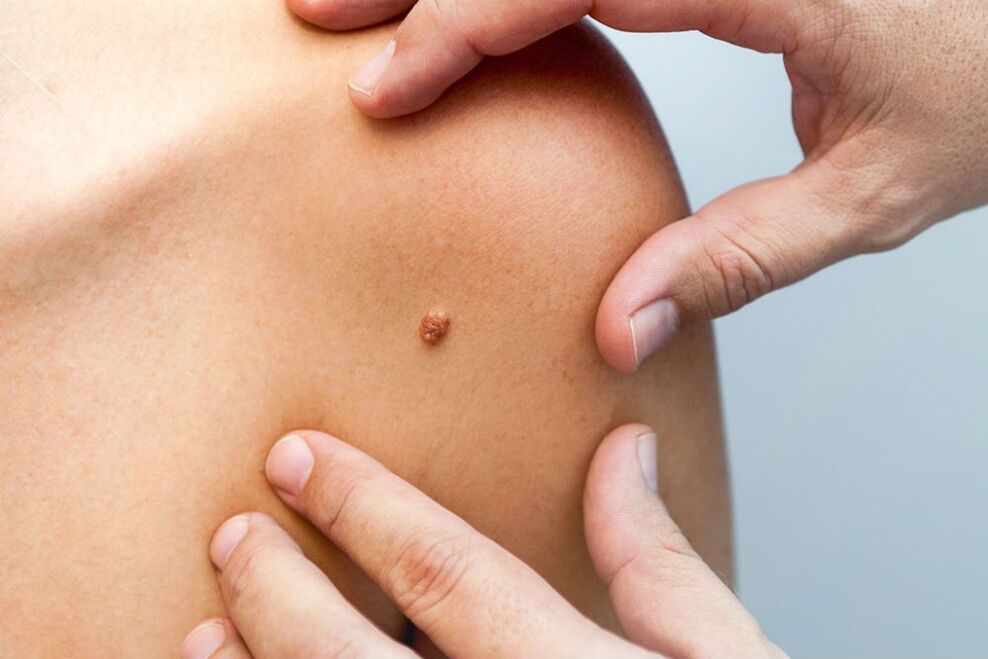
humani papiloma virus (HPV) je skupina običajnih patogenov, ki lahko okužijo kožo in sluznice. V večini primerov se patologija diagnosticira pri bolnikih, starih od 20 do 30 let, pa tudi pri otrocih, mlajših od 5 let. Po statističnih podatkih je približno 22 odstotkov prebivalcev sveta nosilcev HPV. Številne bolnike hkrati prizadene več sevov.
Trenutno je znanih več kot 190 genotipov patogena. Razlikujejo se po strukturi DNK, poteku in morebitnih zapletih. 30 patogenov lahko okuži epitelij notranjih in zunanjih spolnih organov. Omeniti velja, da je za mnoge seve HPV značilna izrazita rakotvorna aktivnost. Tako virus pogosto povzroča življenjsko nevarne zaplete: maligne tumorje nožnice, vulve, analnega trakta, penisa.
Vzroki HPV
Edini vzrok okužbehumani papiloma virusje stik s povzročiteljem bolezni. Vendar nekateri dejavniki bistveno povečajo vaše možnosti za okužbo. Točno:
- Zavrnitev uporabe pregradne kontracepcije. Samo moški ali ženski kondom in posebni robčki iz lateksa lahko zaščitijo pred okužbo.
- Pogosta menjava spolnih partnerjev. Če lastni varnosti ne posvečate dovolj pozornosti, se tveganje okužbe znatno poveča.
- Zgodnji začetek spolnih odnosov. Spolni odnosi v adolescenci pogosto privedejo do okužbe s HPV zaradi neodgovornega odnosa do preprečevanja prenosa povzročitelja.
- Neupoštevanje higienskih pravil. Nezadostna samooskrba vodi do rasti patogene mikroflore na koži in sluznicah, kar negativno vpliva na občutljivost na virus.
- Slabe navade. Na imunsko obrambo telesa močno vplivajo odvisnosti: zloraba alkohola, kajenje in uživanje psihoaktivnih snovi.
- Oslabljena imuniteta. Vzroki za stanje so lahko pomanjkanje vitaminov in mineralov, pretekle bolezni in psiho-čustvena preobremenitev.
- Dolgotrajno zdravljenje z zdravili. Posebej izrazit učinek imajo hormonska zdravila, ki jih jemljemo dlje časa.
- Travmatične poškodbe. Poškodbe sluznice in kože postanejo "vrata" za okužbo.
- Kronični stres. Vplivajo tudi na bolnikov imunski sistem in hormonsko ozadje.
- Ginekološki posegi. Dejavniki tveganja za HPV vključujejo spontane splave ali splave.
- Nosečnost. Pogosto se bolezen prvič pojavi med nosečnostjo. Nosečnost je povezana s povečanim stresom na telesu, kar poveča dovzetnost za patogeno floro.
Tveganja vključujejo nekatere bolezni, kot je displazija maternice. Redni preventivni obiski ginekologa in urologa pomagajo znatno zmanjšati tveganje.
simptomi
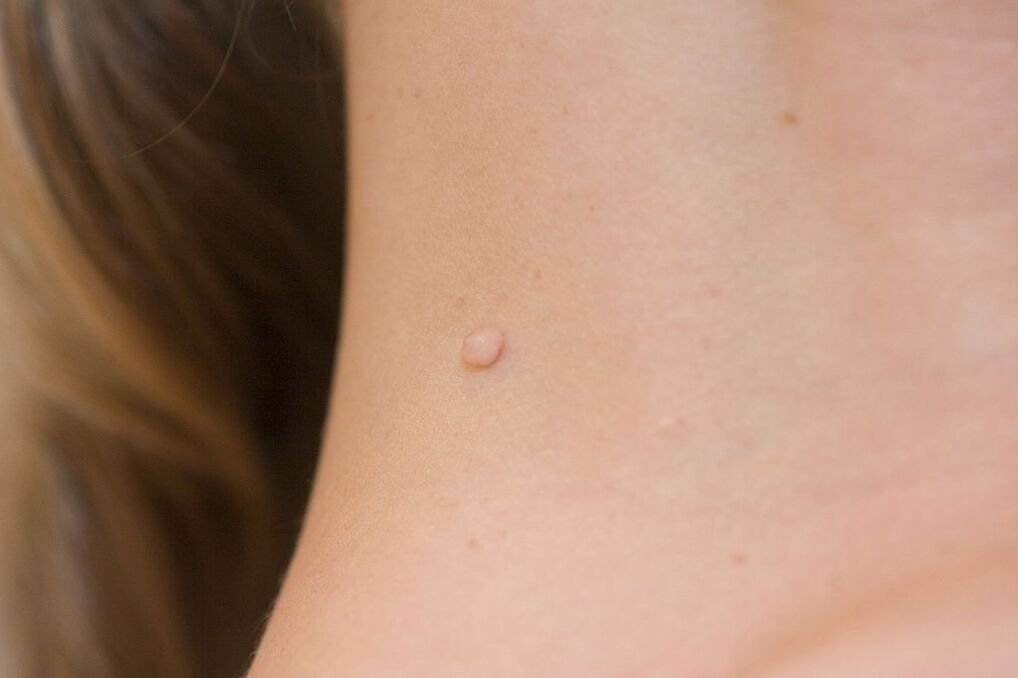
Od skupnega števila nosilcev patogena se klinične manifestacije papiloma virusa odkrijejo le pri 5-10 odstotkih bolnikov. Prvi simptomi se lahko pojavijo nekaj mesecev po okužbi ali po nekaj letih. Vendar pa v tem stanju oseba predstavlja nevarnost za druge. S stikom lahko okuži druge ljudi. Simptome lahko razdelimo na subjektivne, ki posredno kažejo na patologijo, in objektivne značilne manifestacije HPV. Subjektivni simptomi vključujejo:
- Papule. To so posamezne ali več tvorb, ki štrlijo nad kožo ali spominjajo na pike. Pojavijo se na koži in sluznicah urogenitalnega področja.
- Srbenje kože. Pacient se pogosto pritožuje zaradi srbenja v predelu genitalij ali drugih predelih kože.
- Parestezija. To je motnja občutljivosti na prizadetem območju. Pogosto se pojavi nasprotna manifestacija - disparevnija. V tem primeru vsak stik povzroči bolečino.
- Urinska disfunkcija. Pri praznjenju mehurja se pojavi pekoč občutek, srbenje in bolečina. Če je prizadeta sečnica, je lahko izločanje urina precej oteženo.
- Razpoke. Na koži in sluznicah se pojavijo krvaveče razpoke, ki povzročajo hude bolečine.
Takšne klinične manifestacije lahko kažejo na različne bolezni genitourinarnega sistema. Objektivni simptomi HPV omogočajo natančno diagnozo. Takšni znaki vključujejo:
- Genitalne bradavice. To je dvig nad površino kože, za katerega je značilna podolgovata prstasta oblika. Lokaliziran na področju genitalij. Razlikujejo se po določenem vzorcu: pestrem ali v obliki zanke.
- Papularne bradavice. Pojavijo se na keratiniziranih predelih genitalij. Lahko je ravna ali navadna.
- Madeži. Narava madežev je različna. Obstajajo svetlo rdeče, rjave z rdečimi podtoni, rožnato rdeče, bele s sivo.
- Bowenova bolezen. To so papule ali lise, za katere je značilna sijajna ali žametna površina. Odtenek se spreminja od rdeče do skoraj črne.
- Velikanski kondilomi. To je majhna tvorba, ki se postopoma povečuje in združuje v eno.
- Respiratorna papilomatoza. V tem primeru so formacije lokalizirane v ustni votlini, dihalih in pljučih.
Tudi HPV pri ženskah v kasnejših fazah se lahko kaže kot rak maternice. Leta 2008 je bilo ugotovljeno, da je prav ta virus povzročitelj malignega tumorja. Rak materničnega vratu se ne pojavlja kot samostojna bolezen. Patologijo spremljajo hude krvavitve, bolečine v trebuhu in spodnjem delu hrbta, nelagodje med intimnostjo itd.
Prenosne poti
Zdravniki in znanstveniki se še vedno prepirajo o nalezljivosti človeškega papiloma virusa. Številni strokovnjaki menijo, da je en sam stik brez uporabe mehanske kontracepcije z asimptomatskim prenašalcem zadosten, da verjetnost prenosa povzročitelja na zdravega partnerja doseže 70 odstotkov. Drugi zdravniki pravijo, da so takšna tveganja pomembna le v stiku z nosilci papiloma. Statistični podatki kažejo, da se z redno bližino prenos virusa na zdravo osebo pojavi v obdobju do 6 mesecev.
Do okužbe lahko pride na različne načine. Kako se papiloma virus prenaša:
- Spolni prenos. Glavni način okužbe je spolni stik. Pri uporabi kondoma se tveganje zmanjša na 10 odstotkov. Vendar pa lahko povzročitelj prodre tudi med drugimi intimnimi manipulacijami, na primer med poljubom.
- Od matere do otroka. Novorojenček se lahko okuži s HPV od matere med prehodom skozi reproduktivni trakt. Tipični izidi te situacije so primeri laringealne papilomoze in anogenitalnih bradavic.
- Kontaktna in gospodinjska pot. Virus se prenaša tudi z običajnimi gospodinjskimi stiki. Najpogosteje se to zgodi v skupnih prostorih. Tveganje okužbe je še posebej veliko v kopališčih, savnah, telovadnicah in bazenih. Javna stranišča.
- Samookužba. To je prenos virusa s prizadetega mesta na zdravo, do katerega pride med britjem in odstranjevanjem dlak.
Patogeneza
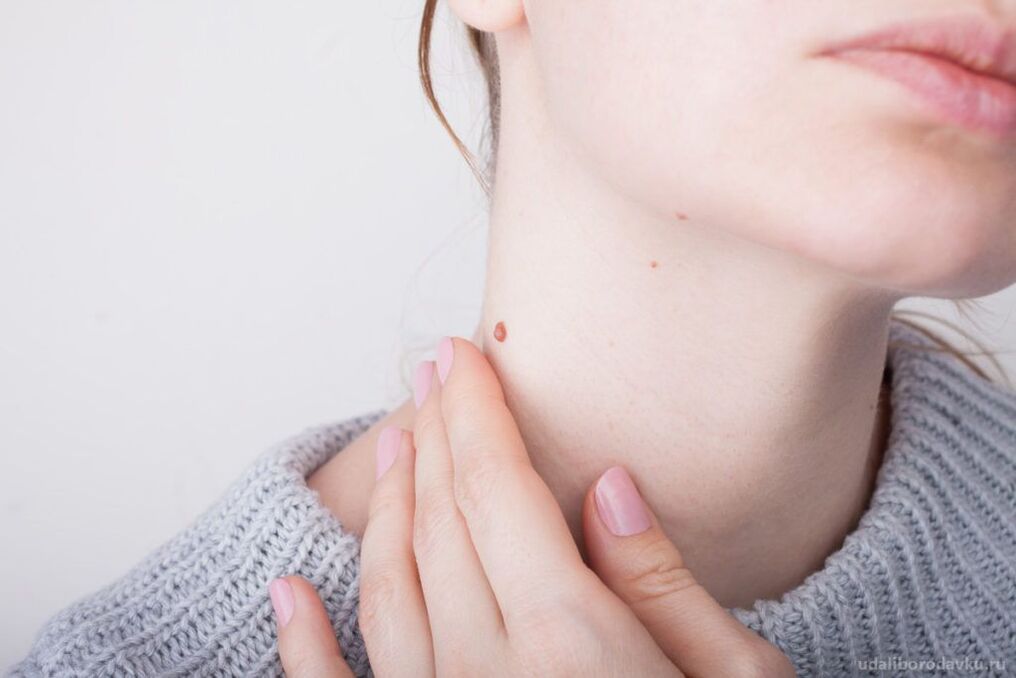
Na patogenezo pomembno vpliva ključna sposobnost HPV. To je edini virus, ki ne prodre v kri in zato ne povzroča vnetnega procesa. V poenostavljeni obliki je patogeneza humanega papiloma virusa naslednja:
- Okužba. Vir virusnih povzročiteljev je lahko druga oseba ali predmeti v skupni rabi. Tveganje prenosa bistveno povečajo mikrotravme na koži in sluznicah: rane, ureznine, razpoke, akne.
- Inkubacijska doba. Patologije, ki se razvijejo kot posledica penetracije HPV v telo, imajo običajno latenten začetek. Za to bolezen ni natančnega trajanja inkubacijske dobe. Faza traja 1-3 mesece ali doseže 2-3 leta.
- Kronična prisotnost Kljub odsotnosti kliničnih manifestacij bolezen nenehno napreduje. Oseba postane vir virusnih povzročiteljev za druge.
- Vizualne manifestacije na koži. Posledica okužbe je pojav benigne ali maligne tvorbe na mestu vstopa virusa.
V začetni fazi patogen prizadene bazalno epitelno plast, ki se večinoma lokalizira na sluznicah spolnih organov, ustne votline in veznice. Virusni povzročitelj se lahko razmnožuje izključno v bazalni povrhnjici brez prodiranja v krvni obtok. Zaradi te lastnosti se imunski sistem telesa ne more boriti proti patologiji v največji možni meri, ampak deluje zelo omejeno.
Glavni vzrok onkoloških patologij v ozadju HPV je povečano sproščanje specifičnih beljakovin, ki vplivajo na proces delitve celic. Najprej so prizadeti proteini, ki so odgovorni za blokiranje tumorskih sprememb, nadzor življenjskega cikla in zaščito pred replikacijo ob poškodbi DNK.
Razvrstitev
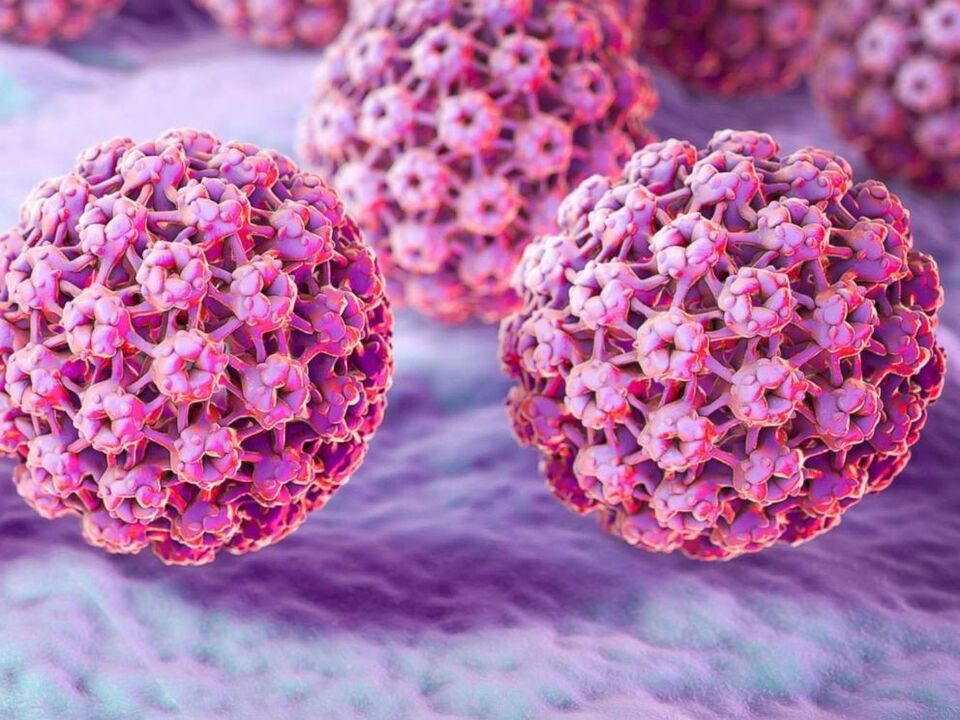
Zaradi raznolikosti sevov se tudi tipi HPV med seboj bistveno razlikujejo. Zato mnogi strokovnjaki uporabljajo več klasifikacij patogena hkrati. Torej, glede na klinično sliko, lahko vse primere HPV razdelimo na asimptomatske in z značilnimi manifestacijami. Obstaja subklinični potek, v katerem so zabeležena obdobja poslabšanja. Glede na lokacijo jih ločimo:
- koža. Ta vrsta humanega papiloma virusa povzroči nastanek na koži okužene osebe.
- Anogenitalni. V tem primeru se papilomi nahajajo predvsem na sluznicah spolnih organov in v analnem predelu.
Pogosto so glavni vzrok za nelagodje pri pacientu zunanji znaki HPV. Pri ocenjevanju patogena se zdravniki bolj osredotočajo na rakotvornost seva. Točno:
- Vrste HPV, ki ne morejo povzročiti malignih tumorjev. Sem spadajo sevi 1-5, 10, 28 in 49.
- Vrste patogenov z zmanjšano onkogeno aktivnostjo. Lahko povzročijo raka, vendar v izjemno redkih primerih. Med takšnimi sevi so 6, 7, 32, 40-44 in drugi.
- Zanj je značilna zmerna onkogenost. Delež prizadetih celic, ki se degenerirajo v rakave celice, je precej visok. Skupina vključuje seve 52-58, 30, 26 in druge.
- Nevarne oblike humanega papiloma virusa. Ti sevi večinoma izzovejo nastanek malignih tumorjev. To vključuje 16, 18, 64, 73 in druge.
Diagnoza humanega papiloma virusa
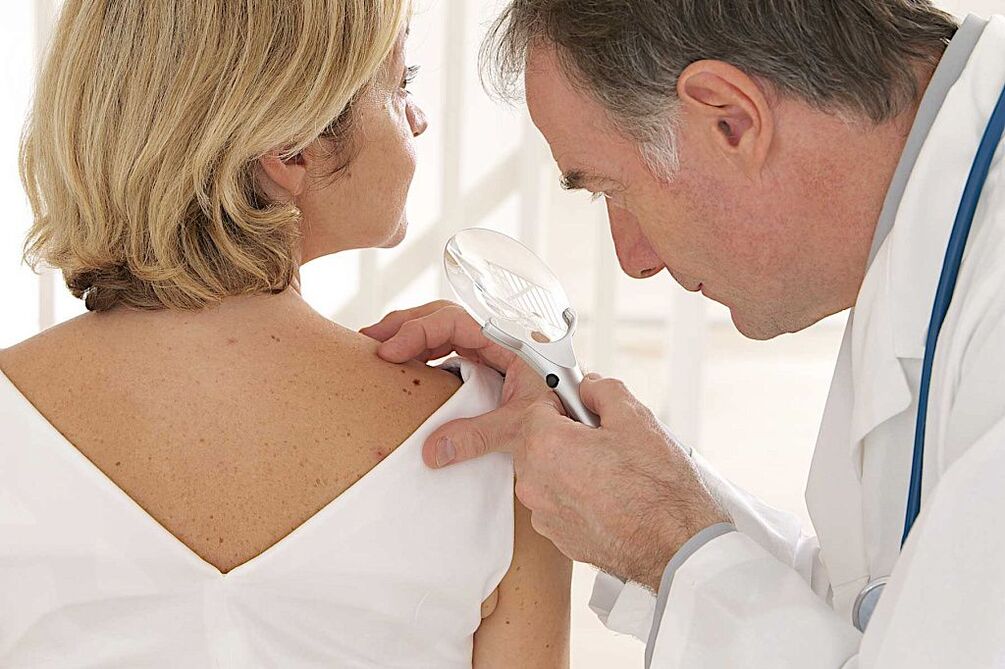
Različne diagnostične tehnike pomagajo prepoznati papilome pri moških in ženskah. Tako so za postavitev diagnoze pri bolniku z latentno obliko učinkovite samo molekularne biološke študije. Najpogostejša in najbolj znana metoda je PCR. Namenjen je določanju genetskih lastnosti materiala, ki je odvzet bolniku. PCR pomaga ugotoviti ne le dejstvo okužbe, temveč tudi specifični sev HPV. Subklinične in klinične oblike je mogoče diagnosticirati z metodami, kot so:
- Preprosta kolposkopija. Papilome, bradavice in pike je mogoče odkriti tudi med rutinskim vizualnim pregledom. Kolposkopija je pregled vaginalne odprtine s posebnim daljnogledom. Pregled lahko spremlja zbiranje biološkega materiala za raziskave.
- Razširjena kolposkopija. Med pregledom se uporabljajo dodatni testi. Indikativen je test s 3% ocetno kislino, ki izzove zoženje nespremenjenih krvnih žil. Dodatno se lahko priporoči adrenalinski test in Chrobak test (pri sumu na raka).
- Citološki pregled. Za izvedbo diagnostičnega postopka boste potrebovali material iz epitelija ali kožnih celic. Vzorec se uporablja za določanje DNK virusa, pa tudi za izključitev rakavih tumorjev. Običajno citologija zazna le najbolj onkogene vrste virusov.
Bolje je načrtovati zbiranje biomateriala za papiloma virus pri ženskah v prvi polovici menstrualnega cikla, vendar ne prej kot peti dan. V skrajnem primeru lahko biološki material darujete pozneje, če je pred menstruacijo ostalo več kot 5 dni. Pred postopkom ne smete prhati nožnice. Dva dni pred zbiranjem je vredno izključiti spolne odnose. Podobno pravilo velja za intravaginalni ultrazvok in kolposkopijo.
Pri diagnosticiranju moških s HPV se material odvzame iz sečnice. Od zadnjega uriniranja morata miniti vsaj dve uri. Pomembno je, da se 48 ur pred testom izogibate intimnosti. V nasprotnem primeru lahko študija pokaže napačne rezultate.
Zapleti
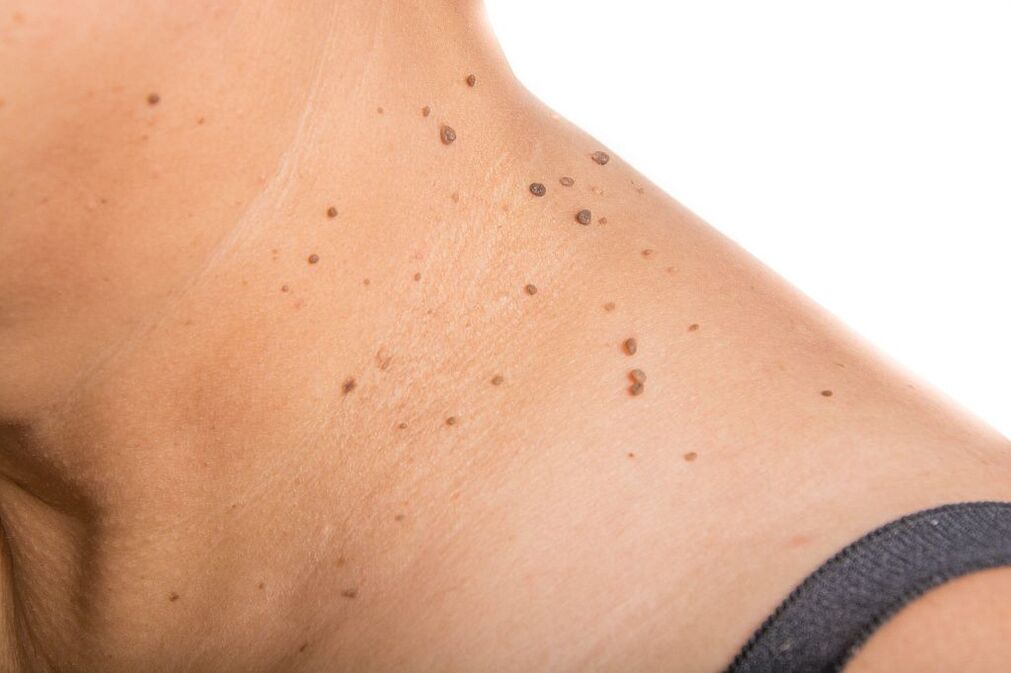
Zapleti patologije vključujejo prekomerno rast bradavic in papilomov. V redkih primerih se v ozadju poškodbe tvorbe pojavijo gnojno-septični procesi. Tipične posledice okužbe z onkogenimi sevi so naslednja stanja:
- Analni rak. 80 odstotkov primerov odkritja tega malignega tumorja je povezanih z okužbo s HPV. Negativni dejavniki, ki vplivajo na nastanek analnega raka, so tudi analni seks, kajenje in dedna nagnjenost. Bolezen se morda dolgo časa ne manifestira. Tipični simptomi tega stanja so krvavitev iz danke, srbenje in občutek tujka.
- Vaginalni rak. 70 odstotkov bolnikov s to diagnozo trpi zaradi humanega papiloma virusa. Stanje se običajno pojavi pri ženskah, starejših od 40 let. Predstavnice nežnejšega spola, starejše od 70 let, so bolj dovzetne za patologijo. V prvih fazah lahko simptome zamenjamo z menstruacijo. Poleg tega se pojavijo bolečine v medeničnem predelu, zaprtje in tiščanje v nožnici.
- Rak ustne votline in žrela. Tretjina diagnoz je posledica okužbe s HPV. Bolnik se pritožuje zaradi bolečine pri požiranju in uživanju hrane. V mirnem stanju je občutek tujega telesa v grlu. V kasnejših fazah se pojavijo splošna šibkost, slabost in izguba zmogljivosti.
- Rak penisa. 50 odstotkov primerov povzročijo virusi. To je redek maligni tumor, ki vključuje tumorski proces, lokaliziran v moških spolnih organih. Patologija je značilna za moške, starejše od 60 let.
Zdravljenje HPV
Trenutno ni učinkovitega zdravljenja HPV. Terapevtsko taktiko za papiloma virus lahko zgradimo na dva načina:
- Opozorila o okužbah. Na žalost tudi redna uporaba kontracepcije in skrben pristop k higieni ne zaščitita osebe pred okužbo. Seveda to občutno zmanjša možnosti. Vendar pa je večina primerov prenosa patogena zabeležena pri osebah v adolescenci, pri 15-16 letih. Do 25. leta se že pojavijo prvi simptomi. Za izrazit učinek je treba preventivo izvajati že v zgodnjem otroštvu.
- Zdravljenje bolezni, ki jih povzroča humani papiloma virus. Če sev povzroči maligno ali benigno tvorbo, je potrebna terapija za ugotovljeno patologijo. Odstranjevanje papiloma poteka v kozmetičnih ali zdravstvenih ordinacijah. Kancerogeni tumorji zahtevajo kompleksno večstopenjsko zdravljenje, odvisno od stopnje.
Seveda obstajajo dobre novice. Ljudje z normalno delujočim imunskim sistemom se torej v dveh letih sami spopadejo s HPV. Bolniki, okuženi v adolescenci, se do 30. leta osvobodijo virusa. Na žalost tisti, ki so ozdraveli, ne pridobijo doživljenjske imunosti.
Napoved
Za znaten delež sevov je značilna nizka ali zmerna onkogenost. Samo nekatere vrste virusa so povezane s povečanim tveganjem za nastanek raka. Ta statistika nam omogoča, da mnogim bolnikom damo pozitivno prognozo glede HPV. Zgodnje odkrivanje malignih tumorjev znatno poveča možnosti za ozdravitev.
Odkritje virusa, ki lahko povzroči poškodbe celic, ima tri možne rezultate:
- Virus obstaja, vendar še ni spremenil celične strukture. V tem primeru bo bolnik razvrščen kot rizična skupina. Če se ugotovi rakotvorna vrsta, je potrebno redno spremljanje ginekologa ali urologa. Poleg tega morate občasno opraviti teste.
- Spremembe v celicah CIN-1 so odkrili v zgodnjih fazah. Večinoma to stanje tudi ne zahteva medicinskega posega. Običajno se kontrolni pregled opravi enkrat letno, da se zagotovi, da patologija ne napreduje.
- Zabeležene so bile izrazite spremembe CIN-1. Za izključitev nevarnih stanj je potrebna biopsija. Študija bo ugotovila, ali je tvorba onkološke narave.
Preprečevanje

Okužbo s HPV lahko preprečite z upoštevanjem ključnih preventivnih pravil. Pomembno:
- Pravočasno obiščite zdravnike. Ženskam se priporoča obisk ginekologa 1-2 krat letno. Moški bi morali obiskati urologa po podobnem urniku. Če imate dejavnike tveganja (pogosta menjava spolnih partnerjev, zavračanje kontracepcije), morate pogosteje obiskati zdravnika.
- Zmanjšajte obiske javnih mest - bazenov, savn, kopeli. Če to ni mogoče, potem je pomembno, da uporabljate svojo brisačo, ne jemljite britvic drugih ljudi in ne sedite na površino z golim telesom.
- Uporabljajte kontracepcijo. Učinkovite so le pregradne metode. Uporaba peroralnih kontraceptivov ne vpliva na seve.
- Zavrnitev slabih navad. Opustitev kajenja in zmerno uživanje alkohola bosta imela zmeren vpliv na stanje telesa.
- Povečajte imunsko obrambo telesa. Ugoden učinek ima pravilna prehrana, redna telesna dejavnost, upoštevanje dnevne rutine in gibanje.
- Izogibajte se stresu. Psiho-čustvena preobremenitev lahko negativno vpliva na imunski sistem, zato jih je bolje izključiti.
Pomembno je, da se občasno testirate. Če so bile situacije, v katerih bi lahko prišlo do okužbe, je bolje opraviti test za HPV. Ogroženi so tudi ljudje. Torej:
- bolniki, stari od 21 do 30 let, morajo vsaj enkrat na pet let opraviti test PAP (po možnosti z uporabo tekoče citologije);
- osebe, stare od 30 do 65 let, morajo vsake tri leta opraviti Pap test na HPV z obveznim PCR za onkogene oblike (16 in 18).
HPV pri nosečnicah

Človeški papiloma pri ženskah praviloma ne predstavlja posebnega tveganja za nosečnost. Posebno pozornost si zaslužijo anogenitalne bradavice. Lokalizirani so ne le na zunanjih sramnih ustnicah, ampak tudi v vagini. V nekaterih primerih jih spremlja tudi bakterijska komponenta. Anogenitalne bradavice znatno povečajo tveganje za okužbo otroka med porodom. To je polno:
- Ponavljajoča se juvenilna papilomatoza grla. Podobno situacijo izzovejo štirje sevi HPV. Običajno je patologija posledica anogenitalnih bradavic ali HPV genitalnega tipa.
- Povečano tveganje za razvoj raka v odrasli dobi. Okužba z virusom v tako zgodnji starosti pomembno vpliva na dovzetnost za raka v prihodnosti.
Oglejmo si podrobneje papilomatozo grla. Trenutno ni povsem znano, na kateri točki pride do prenosa virusnega povzročitelja. Okužba se lahko pojavi skozi placentno pregrado ali neposredno ob rojstvu otroka. Prvi simptomi patologije so hripavost. V težkih primerih otrokov glas popolnoma izgine in pojavijo se težave z dihanjem.
Bolezen je sposobna hitrega napredovanja. Nekoliko kasneje se pri bolniku pojavi kašelj in stalna zasoplost. V ozadju HPV lahko otrok doživi asfiksijo zaradi blokade dihalnih poti. Najpogosteje se to zgodi, ko so papilomi na tankih nogah.
Za diagnosticiranje bolezni se uporablja posebna medicinska naprava, imenovana laringoskop. Lahko ga nadomesti bronhoskop. Naprave nam omogočajo prepoznavanje glavnega znaka patologije - rasti grla (kondiloma). Pri otroku se običajno priporoča kirurško zdravljenje. Kondilome odstranimo z uničenjem (zamrzovanjem) ali jih izrežemo. Vendar pa agresivna narava bolezni pogosto povzroči ponovitev.
Bodoča mati, okužena s HPV z visoko stopnjo onkogenosti, mora o tem obvestiti porodničarja iz predporodne klinike. V tem primeru bodo zdravniki sprejeli vse ukrepe, da zagotovijo, da virus ne vpliva na zdravje otroka.




















